Étude sur l’obésité infantile
Dernière mise à jour : 27 April 2017Introduction
Environ 42 millions d’enfants de moins de cinq ans sont en surpoids ou obèses dans le monde entier1. Le fait d’être en surpoids ou obèse à un âge précoce est lié à plusieurs conséquences sanitaires et économiques ; il importe donc d’en étudier les causes et les facteurs de risque et d’identifier les meilleures stratégies de prévention et de prise en charge. Comme l’obésité infantile est une maladie multifactorielle, elle doit être abordée à plusieurs niveaux, y compris au niveau de l’individu, des ménages, des institutions et de la communauté. Cette étude de l’EUFIC explique ce qu’est l’obésité infantile et présente une vue d’ensemble de la prévalence et des tendances actuelles. En outre, elle met en lumière les causes potentielles et les risques associés à l’obésité infantile. Enfin, comme il est essentiel de mettre en œuvre des stratégies de prévention pour réduire l’épidémie, elle s’intéresse aux manières de prévenir l’obésité infantile. Bien que cette étude soit axée sur les enfants et les adolescents (de 5 à 19 ans), elle comporte inévitablement des références à l’obésité des adultes.
Comment définit-on l’obésité infantile ?
On peut définir l’obésité en termes simples comme une accumulation anormale ou excessive de graisse dans le tissu adipeux (gras) du corps, qui entraîne des risques et des conséquences pour la santé. Le surpoids et l’obésité sont souvent mesurés à l’aide de l’indice de masse corporelle (IMC). Il s’agit du poids (exprimé en kilogrammes) divisé par le carré de la taille (en mètres) : kg/m2. Pour les adultes, l’Organisation mondiale de la santé (OMS) définit le surpoids et l’obésité comme des valeurs d’IMC égales ou supérieures à 25 et à 30 kg/m2, respectivement2. Cette définition a été acceptée à l’échelle internationale3.
Pour les enfants, les valeurs seuils de l’IMC pour le surpoids et l’obésité varient en fonction de l’âge et du sexe. En effet, la courbe de croissance des filles et celle des garçons ne sont pas identiques, ce qui affecte la composition corporelle et, par conséquent, les valeurs seuils indiquant si un garçon ou une fille est en surpoids ou obèse. C’est encore plus net à l’adolescence, où les filles atteignent la puberté à un âge plus précoce tandis que les garçons commencent à grandir beaucoup. Par conséquent, on utilise les courbes de l’IMC (Figure 1) — au lieu de valeurs d’IMC fixes — comme norme de référence pour les enfants et les adolescents. Ces courbes montrent la distribution démographique selon l’âge des valeurs d’IMC par sexe. Les normes de référence nationales et internationales diffèrent les unes des autres, car elles reposent parfois sur des populations et des périodes différentes.
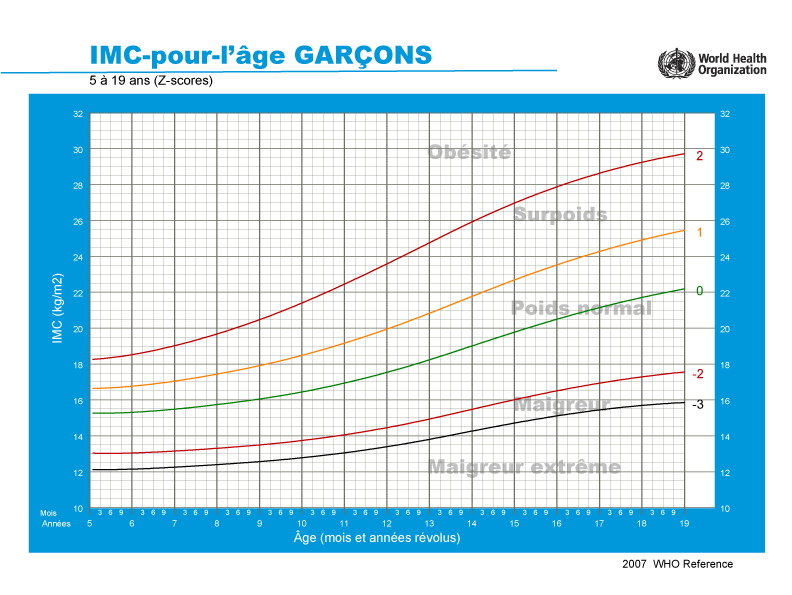
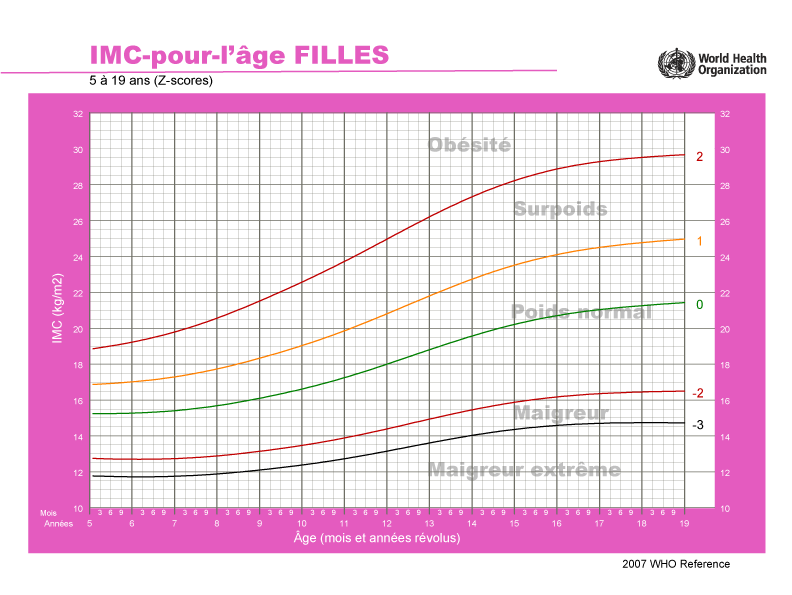
Figure 1 : Courbes de l’IMC établies par l’Organisation mondiale de la santé (OMS) pour les garçons (en haut) et les filles (en bas) âgés de 5 à 19 ans. Interprétation : les numéros des lignes colorées représentent les écarts types (ET) par rapport à la médiane (0) : >1 ET indique le surpoids (équivalent à un IMC de 25 kg/m2 à l’âge de 19 ans), >2 ET l’obésité (équivalent à un IMC de 30 kg/m2 à l’âge de 19 ans), <-2 ET la maigreur et <-3 ET la maigreur extrême4.
Prévalence et tendances
L’obésité infantile est un problème de santé publique majeur dans le monde entier. Dans la région Europe de l’OMS, de 2009 à 2010, la prévalence nationale du surpoids (y compris l’obésité) chez les enfants âgés de 6 à 9 ans allait de 18 à 57 % chez les garçons et de 18 à 50 % chez les filles (Figure 2), tandis qu’entre 6 et 31 % des garçons et de 5 à 21 % des filles étaient obèses5.
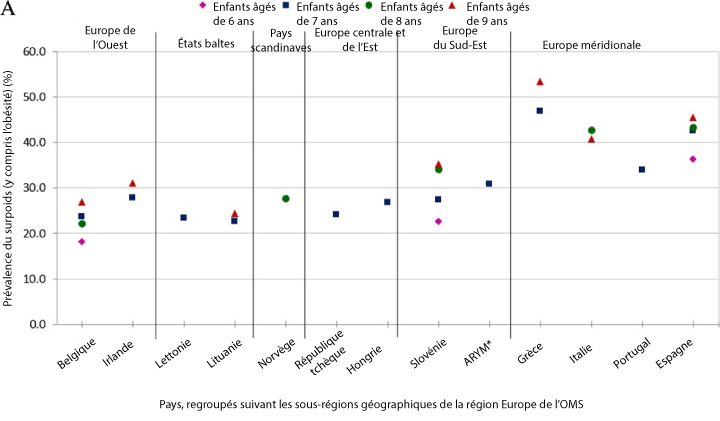
Figure 2 : Répartition géographique de la prévalence du surpoids (y compris l’obésité) chez les enfants âgés de 6 à 9 ans (filles et garçons) du deuxième volet de l’Initiative pour la surveillance de l’obésité infantile en Europe (2009-10), sur la base des définitions de l’OMS5.
La prévalence de l’obésité infantile est plus élevée dans le sud de l’Europe, la Grèce, l’Italie et l’Espagne enregistrant les valeurs d’IMC les plus élevées5. Qui plus est, dans les pays développés, la prévalence augmente avec l’âge et avec la baisse du statut socio-économique6.
Alors que l’obésité (des enfants et des adultes) continue de progresser à l’échelon mondial, on remarque que la prévalence de l’obésité infantile s’est stabilisée dans les pays occidentaux7,8,9. Depuis l’an 2000 environ, on constate que les taux d’obésité infantile ont cessé d’augmenter, voire qu’ils ont reculé dans certaines régions, surtout chez les filles et les enfants d’âge préscolaire7.
Il importe de surveiller la prévalence de l’obésité infantile afin de mesurer l’efficacité et le taux de réussite des plans d’intervention et des programmes de prévention. Le palier atteint par les taux d’obésité infantile pourrait s’expliquer par l’effet positif de ces programmes d’intervention et de prévention. Une autre raison évoquée est le palier biologique, qui implique que seul un certain pourcentage de la population est susceptible de développer une obésité et que ce pourcentage a été atteint7,9. En dépit de cette stabilisation, les chiffres sont élevés et le problème de l’obésité infantile est loin d’être résolu. De plus, on continue de voir une augmentation dans la catégorie de l’obésité extrême, et la prévalence du surpoids et de l’obésité progresse toujours dans les pays à revenu faible ou intermédiaire7,10.
Causes et facteurs de risque
L’obésité est une maladie multifactorielle liée à un déséquilibre énergétique. Pour que le poids reste stable, les apports et les dépenses énergétiques doivent être équilibrés. Tout apport énergétique excédentaire est stocké sous forme de graisse, ce qui peut conduire au surpoids ou à l’obésité avec le temps11. Pour une explication simple du concept d’équilibre énergétique et pour en saisir toute la complexité, veuillez regarder la vidéo d’EUFIC sur l’équilibre énergétique.
Il n’existe pas de cause unique de l’obésité infantile et le déséquilibre énergétique se produit en raison de l’interaction complexe de plusieurs facteurs (de risque), y compris le mode de vie et le comportement, les gènes, l’environnement et les médicaments, qui sont abordés ci-dessous. L’alimentation, l’état de santé et le mode de vie de la mère sont aussi des indicateurs importants pour la santé de l’enfant à naître8,12.
Grossesse et nutrition pendant les premiers stades de la vie
Les femmes en surpoids ou obèses présentent un risque plus élevé de concevoir un bébé gros pour l’âge gestationnel, ce qui est un facteur de risque pour le développement du surpoids ou de l’obésité chez l’enfant13. Les données suggèrent que le risque d’avoir un enfant obèse est deux fois plus élevé chez ces femmes que chez les femmes minces14. En effet, l’obésité maternelle pendant la grossesse expose le fœtus à une quantité accrue de nutriments et à des niveaux hormonaux altérés, ce qui détermine la croissance et la composition corporelle du fœtus et pourrait affecter la programmation de l’appétit de l’enfant14.
Cependant, la sous-alimentation maternelle pendant la grossesse a aussi des effets néfastes pour le bébé, une restriction alimentaire prolongée et sévère menant à des complications métaboliques et endocriniennes14. La sous-alimentation n’affecte peut-être pas seulement la croissance du fœtus : elle pourrait également avoir un effet sur son métabolisme, entraînant un stockage accru de l’énergie et augmentant ainsi le risque de surpoids pendant l’enfance15.
L’allaitement maternel aurait un effet protecteur modeste contre l’obésité infantile plus tard, mais la littérature scientifique n’est pas concluante16,17,18. Les enfants nourris au sein ont souvent une alimentation moins riche en protéines et en énergie que les bébés nourris au lait maternisé, ce qui réduit probablement le risque d’un IMC élevé19. D’autres études doivent être menées pour confirmer cette hypothèse17. L’OMS recommande l’allaitement maternel exclusif jusqu’à l’âge de six mois, suivi par l’introduction progressive d’aliments de complément17, notamment des légumes, des fruits et des céréales19. L’introduction prématurée d’aliments de complément (à l’âge de quatre mois ou moins) peut accroître le risque que le nourrisson développe une obésité au cours de l’enfance17.
Mode de vie et comportements
Le mode de vie et les facteurs comportementaux jouent un rôle fondamental dans le développement de l’obésité infantile, en particulier l’alimentation, le comportement alimentaire, l’activité physique, la sédentarité et les facteurs psychosociaux.
Alimentation
Un apport énergétique journalier excessif sur une longue période entraîne un gain de poids et accroît le risque de devenir obèse20. Plusieurs aspects du régime alimentaire peuvent entraîner l’augmentation de l’apport calorique. Par exemple, la grande taille des portions a été liée à un apport énergétique accru et est considérée comme un facteur de risque pour un poids corporel élevé20,21,22.
La consommation de boissons sucrées chez les enfants, qui augmente depuis 1970, a été associée à un apport énergétique journalier élevé, à l’accumulation de graisse et à un risque accru de développer une obésité13,16,20,21,22,23,24. Des études d’intervention sur les enfants et les adolescents ont montré que la consommation de boissons sucrées entraîne une augmentation de l’IMC et un gain pondéral plus importants que la consommation de boissons contenant des édulcorants non caloriques25.
En revanche, les apports en fruits et légumes ont un effet réduit, mais protecteur, en raison de leur faible densité énergétique21. Cependant, alors que la consommation recommandée est de cinq portions par jour, les filles et les garçons de 14 à 18 ans ne consomment en moyenne que 3,4 et 4,2 portions respectivement26,27,28.
Comportements alimentaires
Certains comportements alimentaires comme le fait de sauter le petit-déjeuner, le grignotage fréquent et la frénésie alimentaire sont liés à une prévalence accrue du surpoids et de l’obésité pendant l’enfance21,29,30.
Le fait de sauter le petit-déjeuner est associé à une adiposité accrue ; c’est pourquoi les prestataires de soins recommandent de prendre le petit-déjeuner tous les jours21. La consommation du petit-déjeuner est liée à une augmentation de la satiété et par conséquent, à un apport calorique moins important tout au long de la journée. Les personnes qui ne prennent pas de petit-déjeuner sont plus susceptibles de compenser en partie ce manque de calories au cours des repas suivants. De plus, on estime que le petit-déjeuner active le métabolisme énergétique du corps plus tôt dans la journée, ce qui laisse à l’organisme plus de temps pour métaboliser l’énergie. Les données probantes sont toutefois limitées ; les études d’observation ont montré un lien entre la consommation du petit-déjeuner et un poids corporel plus faible, mais les essais contrôlés randomisés ont donné des résultats mitigés. Il y a une limitation dans ce domaine de recherche, à savoir que le petit-déjeuner en tant que tel n’est pas défini de manière uniforme d’une étude à l’autre29.
Le phénomène de frénésie alimentaire chez les enfants n’est pas exactement le même que chez les adultes et a été décrit dans la littérature scientifique comme une perte de contrôle31. La prévalence de la perte de contrôle va de 2 à 10 % des enfants et est souvent le résultat d’une alimentation émotionnelle. Les enfants qui subissent un grand nombre de restrictions alimentaires imposées par leurs parents sont plus susceptibles de connaître cette perte de contrôle31.
Activité physique et comportement sédentaire
Un niveau suffisant d’activité physique protège contre l’obésité et peut aider les enfants à prévenir le stress et à y faire face22,32. À mesure que les enfants grandissent, leur niveau d’activité physique observée baisse22. L’OMS recommande que les enfants âgés de 5 à 17 ans fassent au moins 60 minutes d’activité physique par jour, y compris une activité vigoureuse qui renforce les muscles et les os au moins trois fois par semaine33. Cependant, les enfants consacrent de plus en plus de temps à des activités sédentaires, souvent en utilisant des médias électroniques22,24,34. Par le passé, il s’agissait surtout de regarder la télévision. Maintenant, on passe du temps sur l’ordinateur, l’ordinateur portable et d’autres appareils électroniques, qui représentent une part significative du temps d’écran auquel les enfants sont exposés34.
La littérature scientifique a décrit différents mécanismes expliquant le lien entre la sédentarité et le surpoids : 1) la sédentarité fait baisser le métabolisme de base, ce qui augmente le risque de surconsommation énergétique, 2) la sédentarité sous forme de temps d’écran remplace l’activité physique et, par conséquent, la dépense énergétique, et 3) les comportements sédentaires entraînent un apport énergétique accru34.
Le temps d’écran peut également être lié à une exposition accrue à des publicités vantant des produits riches en graisses saturées, en sucres et en sel22,35,36,37. Les enfants et les adolescents sont vulnérables à ce type de messages, ce qui peut les conduire à développer des préférences alimentaires mauvaises pour la santé et accroître le risque d’obésité16,24,35,36.
Sommeil
Il est recommandé que les enfants d’âge scolaire dorment entre 9 et 11 heures par nuit, mais ce n’est pas toujours le cas34,38. La durée du sommeil est inversement liée au surpoids34,39. Ce phénomène pourrait s’expliquer par des effets métaboliques directs ainsi que par des mécanismes indirects, en vertu desquels la fatigue ressentie pendant la journée pourrait causer un comportement plus sédentaire et davantage de grignotage34. Qui plus est, l’utilisation d’un smartphone crée une excitation cognitive, physiologique et émotionnelle et réduit ainsi la qualité du sommeil, car des notifications, des alertes sonores et le désir de se connecter aux réseaux sociaux peuvent interrompre le sommeil40.
Facteurs psychologiques et environnement social
Des facteurs psychologiques, comme l’impulsivité, la dépression, une mauvaise estime de soi et l’anxiété, ainsi que l’environnement social, y compris la famille, l’acceptation sociale et le fonctionnement social, ont été liés au développement de l’obésité infantile31. Toutefois, les données attestant l’existence d’un lien de causalité sont peu nombreuses. Ces facteurs peuvent se traduire par les problèmes comportementaux et émotionnels que l’on constate chez nombre d’enfants obèses. Dans le même temps, le surpoids ou l’obésité peuvent entraîner des problèmes psychologiques et sociaux31.
La structure et le contexte familiaux, y compris l’attitude, l’activité et les habitudes alimentaires des parents et de la famille, ainsi que le stress familial jouent un rôle important dans la survenue de l’obésité infantile31. Le stress familial peut être dû à une maladie mentale des parents, mais peut également être lié à un statut socio-économique faible. En outre, les parents ne sont pas toujours conscients des problèmes de santé psychologique de leur enfant, ou peuvent les sous-estimer, voire les négliger31.
Plusieurs mécanismes liant des problèmes psychologiques à des comportements alimentaires ont été décrits. Certains enfants ont tendance à trop manger en raison d’une mauvaise capacité d’autorégulation ou de leur impulsivité, par ex. les enfants atteints d’un trouble déficitaire de l’attention avec hyperactivité (TDAH), tandis que d’autres ont recours à l’alimentation émotionnelle comme stratégie d’adaptation pour réduire les émotions négatives31. La libération de cortisol, une hormone du stress associée à une augmentation de l’apport énergétique et à une préférence pour les aliments riches en graisses, en sucres et en sel, est un facteur physiologique sous-jacent lié au stress22,31,32,41,42. Il existe aussi une explication neurobiologique impliquant la dopamine, un neuromédiateur qui joue un rôle essentiel dans la transmission de l’effet de récompense de la nourriture. Un faible taux de dopamine est lié à un apport énergétique accru31.
Génétique
L’hypothèse du « gène d’épargne » suggère qu’au cours de l’évolution, les gènes responsables d’un métabolisme énergétique efficace en termes de stockage des graisses, de consommation énergétique économique et du contrôle de l’appétit ont été sélectionnés pour permettre la survie en période de famine8,43. Cependant, dans les sociétés modernes, qui ne connaissent pas de pénuries de nourriture et n’exigent pas beaucoup d’activité physique, il se peut que ces gènes contribuent à l’épidémie d’obésité actuelle8,43.
De nombreuses recherches ont été faites pour étudier le lien entre la génétique et l’IMC ou l’adiposité, et ces travaux ont identifié un certain nombre de gènes dont la mutation conduit à des phénotypes de comportement alimentaire anormal et/ou des dépenses énergétiques au bilan énergétique positif12. Les données issues des études sur les jumeaux monozygotes et dizygotes (qui partagent respectivement 100 % et 50 % de leurs gènes) et les études portant sur des jumeaux adoptés (mêmes gènes, environnements différents) suggèrent que les différences génétiques peuvent expliquer entre 40 et 70 % du risque d’obésité44. Toutefois, une grande partie de la variation génétique dans l’IMC demeure inexpliquée et les cas où un seul gène provoque l’obésité sont extrêmement rares12,45.
Si la constitution génétique des individus explique la prédisposition à l’obésité, c’est l’interaction avec l’environnement qui détermine si quelqu’un deviendra obèse ou non42.
Environnement
L’environnement physique et l’environnement social ont tous deux un impact important sur les choix que chacun fait et qui affectent la santé, y compris le poids corporel. Le terme « environnement physique » recouvre les infrastructures aménagées, par exemple les pistes cyclables, les escaliers, les salles de sport et les restaurants, mais aussi le paysage environnant et même le climat.
Un environnement — physique et social — qui favorise les comportements alimentaires délétères et une activité physique réduite est souvent qualifié d’« environnement obésogène »24,27. L’environnement obésogène physique comprend des éléments liés à l’alimentation et à l’activité physique. Sur le plan de l’alimentation, on peut notamment citer la disponibilité de portions copieuses ou d’établissements de restauration rapide offrant peu de repas sains. Quant à l’activité physique, il s’agit par exemple des technologies qui allègent le travail, réduisant la nécessité de l’activité physique et augmentant les comportements sédentaires, de la possibilité de marcher et de la sécurité dans un quartier, des équipements de loisirs et des services de transports publics22,24,46,47,48.
L’environnement domestique d’un enfant joue un rôle important dans l’adoption d’un mode de vie sain. En effet, tout au long de leur enfance, les enfants sont influencés par le comportement de leurs parents et l’imitent souvent31,35. Les parents qui ont une mauvaise hygiène de vie pourraient donc contribuer au développement de l’obésité chez leur enfant. Un statut socio-économique faible, caractérisé par des revenus modestes et le faible niveau d’études des parents, est un facteur de risque important de l’obésité infantile13,22,46,49,50. Le niveau d’éducation de la mère est inversement lié à l’obésité infantile, c’est-à-dire qu’en général, plus la mère a un niveau d’études élevé, moins l’enfant risque de devenir obèse, mais ce lien varie selon les pays16,50,51.
À mesure que les enfants grandissent, l’influence de l’environnement domestique et des parents diminue. À la place, ce sont les pairs et des facteurs extérieurs au foyer qui gagnent en influence11,26,52,53. L’environnement scolaire joue alors un rôle important dans l’adoption d’un mode de vie sain ou délétère, en particulier les programmes d’éducation à la santé et d’activité physique et la gamme d’aliments disponibles. Cela recouvre la présence de robinets d’eau et le choix de produits de grignotage proposés dans les distributeurs automatiques. En outre, il semble y avoir un lien entre l’IMC et les réseaux sociaux à l’école, les membres d’un même groupe d’amis partageant des comportements identiques, y compris les habitudes alimentaires et d’activité physique47. Cet effet pourrait s’expliquer en partie par l’exposition des amis aux mêmes facteurs environnementaux47.
Conséquences
L’obésité infantile est liée à de graves conséquences économiques et sur la santé physique et mentale. Certaines se font sentir dès l’enfance, tandis que d’autres apparaissent plus nettement et sont plus sérieuses ultérieurement. Au niveau individuel, les enfants ne doivent pas seulement lutter contre l’excès de poids, ils sont également victimes de stigmatisation et de harcèlement. Au niveau de la société, les coûts liés à l’obésité infantile et aux maladies connexes sont considérables.
Conséquences sur la santé physique
Les enfants en surpoids ou obèses tendent à le rester à l’âge adulte54,55,56,57. Plus l’IMC et l’âge sont élevés, plus le risque que l’obésité persiste plus tard dans la vie est important56,58. Plusieurs organes et processus métaboliques sont compromis par l’excès de poids, ce qui pourrait causer de graves complications dès un âge précoce8. Par exemple, l’obésité infantile est un facteur de risque pour le développement du syndrome métabolique, un IMC élevé correspondant à un risque élevé15. Le syndrome métabolique comporte une constellation de facteurs de risque qui sont fortement liés au développement du diabète de type 2 et de maladies cardiovasculaires. Il s’agit notamment de l’obésité abdominale, d’un taux élevé de triglycérides, d’un faible taux de cholestérol HDL, de l’hypertension et d’une diminution de la tolérance au glucose56,59. Le développement de maladies cardiovasculaires, dont l’athérosclérose, la maladie coronarienne et les accidents vasculaires cérébraux, pourrait en outre être accéléré par l’obésité infantile56,60.
Le syndrome d’apnée obstructive du sommeil se produit souvent chez les enfants obèses en raison de l’accumulation de tissus adipeux au niveau du cou, qui comprime et obstrue les voies respiratoires8,41,54,61. Les enfants obèses peuvent aussi présenter un risque accru de développer de l’asthme et des crises d’asthme, bien que les mécanismes sous-jacents ne soient toujours pas bien compris6,8,41,54,57,58.
Les troubles musculo-squelettiques sont une autre conséquence de l’obésité infantile sur la santé8. En effet, l’augmentation du poids peut faire peser une charge excessive sur le système musculo-squelettique, ce qui peut provoquer une gêne, des douleurs, une malformation du squelette, notamment au niveau des hanches, des genoux et des pieds, ainsi qu’une diminution de la mobilité et de l’équilibre62. Chez les adultes, l’augmentation du poids s’accompagne d’une densité osseuse plus élevée, mais le phénomène inverse semble se produire chez les enfants lorsque la densité osseuse est corrigée pour la taille et l’âge62. Cela signifie que les enfants en surpoids ou obèses ont des os relativement plus fragiles, ce qui accroît le risque de fractures62.
Une autre conséquence de l’obésité infantile est la survenue de la puberté à un âge plus précoce, ce qui peut être perturbant ou stressant pour un enfant8,22.
Conséquences psychosociales / sur la santé mentale
La stigmatisation et la discrimination sont des conséquences psychosociales qui accompagnent l’obésité infantile52. Elles peuvent entraîner une baisse de l’estime de soi, un plus grand risque de développer une dépression, des auto-accusations, un sentiment de honte et d’impuissance, un risque accru d’isolement social et de mauvais résultats scolaires41,47,52. La stigmatisation est en partie relayée par les médias, qui donnent une image négative des personnes en surpoids ou obèses35. De ce fait, les enfants obèses peuvent faire l’objet de moqueries et de harcèlement52,63.
Conséquences économiques
L’obésité infantile s’accompagne de dépenses de santé considérables en raison de l’augmentation des maladies non transmissibles associées, comme le diabète et les maladies cardiovasculaires. Au sein de l’Union européenne (EU), environ 7 % des budgets nationaux de la santé sont consacrés chaque année aux maladies liées à l’obésité36. Rien qu’en Angleterre, on estime que 5,1 milliards de livres sterling ont été consacrés par les services de santé aux maladies liées au surpoids et à l’obésité en 2014-1564. À mesure qu’une part plus importante de la population devient obèse, une proportion croissante des dépenses nationales de santé doit être affectée à la prévention et à la prise en charge de l’obésité et des pathologies associées. Par conséquent, en axant les programmes de prévention et de prise en charge sur les enfants, on pourrait prévenir le développement des maladies liées à l’obésité et les dépenses qu’elles entraînent65.
Prévention et prise en charge
En raison de la nature multifactorielle de l’obésité infantile, la prévention et la prise en charge de cette maladie sont probablement plus efficaces si l’on adopte une approche multidisciplinaire et multi-acteurs13,24,57,66.
Prévention
Les programmes de prévention peuvent cibler le comportement d’un individu, mais dans le cas de l’obésité infantile, il convient d’adopter une perspective plus large, englobant aussi les parents, les dispensateurs de soins, les enseignants, les décideurs, les entreprises et l’ensemble de la communauté8,57. Tous ces acteurs peuvent aider les enfants à adopter un mode de vie sain, avec de bonnes habitudes alimentaires et d’activité — soit en donnant l’exemple soit en créant un environnement favorable52,67. Pour une réussite à long terme, il est recommandé d’adopter de petits changements réalistes et faisables.
Suggestions et recommandations pour les parents/dispensateurs de soins :
- Servir des portions de taille appropriée — utiliser des assiettes plus petites46.
- Éviter d’utiliser la nourriture pour stimuler ou récompenser la bonne conduite ou pour satisfaire les besoins émotionnels des enfants — récompenser un enfant par des autocollants ou par des jeux actifs52,68.
- Encourager l’activité physique47,69.
- Encourager les enfants à essayer de nouveaux aliments pour qu’ils apprennent à accepter et à apprécier un large éventail de saveurs. Le rejet d’aliments nouveaux ou amers est un phénomène normal, particulièrement chez les jeunes enfants ; une exposition répétée favorisera l’acceptation de ces aliments52.
- Mettre en place un environnement social favorable pour l’enfant, par exemple prendre les repas en famille, ne pas manger devant la télévision et pratiquer des activités (physiques) régulières70.
- S’impliquer dans les programmes scolaires et communautaires de prévention70,71,72.
Comme les enfants passent beaucoup de temps à l’école, c’est un environnement cible clé pour les programmes de prévention. Il y a notamment des programmes d’éducation à la santé, d’amélioration des repas scolaires, d’accès à l’eau potable, et d’activité physique8,36,46,48,57,73,74,75. Les études suggèrent que les interventions en milieu scolaire qui visent à prévenir le gain pondéral sont efficaces à court terme, mais on manque de données pour confirmer leur impact à long terme56,75,76,77. Plus un programme en milieu scolaire dure longtemps, plus il est efficace75. Le principal facteur de réussite pour les programmes de prévention en milieu scolaire est leur facilité de mise en œuvre et leur faible coût47. Des données indiquent que dans les écoles, il est plus efficace de mener des interventions autour de l’alimentation de concert avec des interventions encourageant l’activité physique que de mettre en œuvre l’un ou l’autre de ces types d’intervention séparément77,78,79.
Suggestions et recommandations pour les interventions en milieu scolaire :
- Promouvoir une alimentation saine en proposant des repas équilibrés et des produits de grignotage nutritifs2.
- Inclure des produits de grignotage bons pour la santé dans les distributeurs automatiques8.
- Donner accès à de l’eau potable gratuitement2.
- Instaurer des cours d’éducation physique quotidiens et obligatoires48.
- Aménager des terrains de jeux accessibles, encourager l’activité physique pendant les récréations et les pauses déjeuner73.
- Mettre l’accent sur l’éducation à la santé en classe. Inclure des activités interactives comme des cours de cuisine afin d’apprendre aux enfants en quoi consiste une bonne nutrition et quels aliments sont bons pour la santé78.
Le programme EPODE (Ensemble, prévenons l’obésité des enfants) est un exemple de programme de prévention de l’obésité infantile impliquant plusieurs acteurs. Le programme EPODE, qui a démarré en France, réunit plusieurs parties prenantes, y compris les autorités locales, les médias, les professionnels de santé, les associations, les familles, les enseignants, les restaurants, les entreprises de restauration scolaire, etc., dans le but de nouer des partenariats public-privé durables80,81. En raison de son potentiel prometteur, il est actuellement mis en œuvre dans plus de 500 communautés réparties dans six pays (France, Belgique, Espagne, Grèce, Australie du Sud et Mexique) dans le cadre du réseau européen EPODE81. La réussite du projet est due à son articulation autour de quatre axes : l’engagement politique, les ressources, les services de soutien et les données scientifiques81. Une baisse significative (9,12 %) de la prévalence de l’obésité et du surpoids des enfants a été enregistrée entre 2005 et 2009 dans les villes pilotes du programme français EPODE comparé à une ville de contrôle similaire82.
Les interventions menées au niveau gouvernemental et communautaire jouent également un rôle important dans la prévention de l’obésité infantile. Au niveau national, des réglementations ciblant les facteurs de risque environnementaux pourraient être mises en œuvre, notamment des lois sur les repas scolaires et les programmes d’activité physique dans les écoles, sur le marketing et la publicité à destination des enfants et sur la taxation de certains nutriments/aliments13,24,27,54,57,63,73,83,84,85. Le secteur privé prend des mesures volontaires, par exemple dans le domaine de la publicité et du marketing alimentaires en direction des enfants et de la reformulation des produits alimentaires. La plate-forme d’action européenne sur l’alimentation, l’activité physique et la santé est un exemple d’initiative de niveau européen, dont les membres s’engagent volontairement à entreprendre des activités de lutte contre l’obésité et les maladies chroniques associées.
Les réseaux sociaux et les médias pourraient être mis à profit dans la prévention de l’obésité infantile, car ils jouent un rôle crucial dans le développement des modes de vie et des comportements alimentaires chez les enfants47. Ainsi, des messages de promotion de la santé pourraient être publiés en ligne par le biais des médias sociaux pour sensibiliser et informer sur la bonne alimentation47,63,74,86.
Prise en charge
Il existe différentes options (non)médicamenteuses de prise en charge du poids corporel, qui sont sélectionnées en fonction de l’IMC de l’enfant et des comorbidités potentielles comme l’hypertension, l’hyperlipidémie ou une mauvaise tolérance au glucose2,8,26. L’objectif principal de la prise en charge est de provoquer un changement dans la composition corporelle et le statut pondéral, l’objectif secondaire étant de réduire les complications liées à l’obésité61.
Prise en charge non médicamenteuse
Les études ont montré que les interventions portant sur le mode de vie et les thérapies visant le changement comportemental pouvaient conduire à des pertes de poids importantes chez les enfants en surpoids ou obèses8,9,54,56,67,72,83. Le mode de vie et les habitudes peuvent être modifiés de manière durable grâce à plusieurs techniques de changement des comportements8. Un professionnel de santé qualifié commence généralement par identifier la cause (profonde) du problème, puis choisit la stratégie appropriée pour le changement63. La technique des entretiens de motivation est souvent utilisée ; elle implique l’écoute active, des informations, des conseils ainsi que la prise de décisions et l’établissement d’objectifs ensemble8,47. Les objectifs, qui sont axés à la fois sur l’alimentation et l’activité physique, doivent être clairs, réalisables, avec une augmentation progressive du volume et de l’intensité63,70. La réalisation des objectifs doit être récompensée, tandis qu’il faut prêter moins d’attention aux punitions67. Les interventions sont plus efficaces lorsque le niveau de supervision est élevé et elles semblent mieux réussir à réduire les comportements délétères qu’à accroître les comportements sains9,87. L’efficacité des interventions menées auprès des enfants varie selon les tranches d’âge, le sexe et le statut pondéral77.
La modification du régime alimentaire est importante dans la prise en charge de l’obésité infantile. Toutefois, les restrictions caloriques ne doivent pas être trop draconiennes, car cela pourrait conduire au non-respect du régime alimentaire et/ou à un ralentissement de la croissance et du développement dû à la restriction de nutriments2,67,87. Il est recommandé de réduire la consommation de boissons sucrées et d’aliments denses en énergie et pauvres en nutriments2,54,67. En outre, les études ont montré qu’un apport approprié en aliments d’origine végétale, y compris des céréales complètes, des fruits et des légumes, est lié à un mode de vie sain et à une masse adipeuse réduite28.
Les interventions ciblant uniquement l’alimentation ou bien l’alimentation en plus de l’activité physique réussissent mieux à réduire l’IMC que les interventions axées uniquement sur l’activité physique8,54. L’activité physique n’en reste pas moins un aspect important de la prise en charge de l’obésité infantile, car elle n’améliore pas seulement le niveau de forme physique et la force musculaire, mais aussi la santé mentale en améliorant la confiance en soi et l’image corporelle et en réduisant le stress54,63,67,73. De plus, elle favorise une perte de poids continue en accroissant la dépense énergétique dans les muscles54,63,67.
Des résultats prometteurs ont été observés lorsque les interventions ciblent la sédentarité en réduisant le temps d’écran à deux heures par jour au maximum8,22,54,67,77. Ces interventions réduisent les comportements sédentaires et provoquent la perte de poids et une réduction de la masse adipeuse37. Il est conseillé d’exclure la télévision et l’ordinateur des chambres à coucher22,54
Dans le cadre d’une prise en charge non médicamenteuse, on considère que la meilleure approche est multicomportementale. Le message « 5-2-1-0 » ou « 5-2-1-presque aucun » est un exemple d’approche multicomportementale ; il signifie :
- 5 portions de fruits/légumes ;
- 2 heures de temps d’écran au maximum ;
- au moins 1 heure d’activité physique ;
- une consommation limitée de boissons sucrées par jour26,27.
Chirurgie
L’obésité infantile est devenue un problème d’une ampleur telle que la chirurgie bariatrique (chirurgie visant à traiter l’obésité) est maintenant parfois recommandée pour les adolescents9. La chirurgie bariatrique n’est utilisée que pour les enfants sévèrement obèses qui présentent de graves complications et après un examen psychologique, car elle impose un changement du mode de vie et de l’alimentation pour la vie entière et entraîne des besoins nutritionnels spécifiques2,8,54,88. L’une des méthodes de chirurgie bariatrique, le by-pass gastrique, limite les apports alimentaires en réduisant la taille de la poche gastrique et la quantité de nutriments absorbés89. Une deuxième méthode, l’anneau gastrique, implique la pose d’un anneau ajustable autour de l’estomac, créant une petite poche et réduisant ainsi la quantité de nourriture qui peut être consommée89. Ces deux méthodes ont été utilisées sur des enfants plus âgés et des adolescents et ont permis aux patients de perdre une part considérable (> 25 %) de leur poids corporel8. Cependant, la chirurgie ne vise pas les causes multifactorielles, et en partie inconnues, de l’obésité ; elle propose un soulagement des symptômes et réduit le risque d’apparition des maladies liées à l’obésité. Qui plus est, le risque est que l’enfant n’ait pas donné un consentement libre, et par conséquent valide, à l’acte chirurgical. Il est crucial que les patients et les parents comprennent que l’intervention est irréversible et que des conséquences négatives inattendues peuvent apparaître plusieurs années après. Il se peut par conséquent que l’effet de la chirurgie bariatrique en termes de perte de poids ne l’emporte pas sur les risques associés pour toutes les personnes concernées63.
Pharmacothérapie
La pharmacothérapie, c’est-à-dire l’utilisation de médicaments, est rarement utilisée comme option de prise en charge : elle l’est uniquement lorsque les interventions portant sur les comportements et le mode de vie ne parviennent pas à réduire l’IMC de manière significative8,67. Les traitements pharmacologiques sont généralement appliqués chez des enfants plus âgés, qui ont au moins 12 ans, et sont associés à des interventions portant sur le mode de vie8,54. Bien que des données montrent qu’elle a des effets modestes, la pharmacothérapie présente plus d’effets néfastes qu’une simple intervention sur le mode de vie8.
Conclusion
L’obésité infantile est un fardeau mondial sur la santé physique, le bien-être mental et l’économie ; la prévention et la prise en charge de cette maladie sont donc extrêmement importantes. Même si la prévalence de l’obésité infantile commence à se stabiliser dans certains pays, les taux restent élevés et il est fondamental de s’attaquer à ce problème à plusieurs niveaux pour améliorer la santé de la population. Comme l’obésité est causée par des facteurs multiples, l’adoption d’une approche multipartite est essentielle pour lutter contre l’épidémie.