Qu’est-ce qu’une allergie alimentaire ? Symptômes, causes et traitement
Dernière mise à jour : 31 July 2025Principaux enseignements :
- Les allergies alimentaires sont une réaction du système immunitaire aux protéines contenues dans les aliments, pouvant provoquer des symptômes tels que des démangeaisons oculaires, un essoufflement, une sécheresse de la bouche, des rougeurs cutanées et de l'urticaire, des douleurs abdominales, des nausées, des vomissements, des diarrhées et, dans les cas les plus graves, un gonflement des voies respiratoires et une chute de la tension artérielle (anaphylaxie).
- Les allergies alimentaires sont plus fréquentes chez les enfants et leur prévalence diminue avec l'âge. Cependant, certaines allergies, comme celles aux arachides ou aux fruits à coque, sont plus susceptibles de persister à l'âge adulte.
- Il n'existe actuellement aucun traitement pour les allergies alimentaires, si ce n’est de supprimer complètement l'allergène dans son alimentation afin d'éviter les réactions indésirables.
- Les mentions de précaution relatives aux allergènes (par exemple, "peut contenir") aident les consommateurs à identifier les allergènes possibles sur les emballages et la description des aliments. Toutefois, ce type d'étiquetage est actuellement facultatif dans l'UE, ce qui entraîne des incohérences dans la manière dont les risques liés aux allergènes sont communiqués. En conséquence, les avertissements "peut contenir" sont utilisés si fréquemment – et souvent par précaution, sans explication claire - qu'ils peuvent prêter à confusion (voire s'avérer inutiles) pour les consommateurs qui tentent d'évaluer le risque réel.
- Des efforts sont déployés pour établir des seuils de teneur en allergènes dans les aliments, afin de créer des pratiques d'étiquetage plus cohérentes et scientifiquement fondées, et ainsi réduire les avertissements inutiles concernant parfois des aliments sûrs.
Les allergies alimentaires sont plus fréquentes qu'on ne le pense et peuvent aller de réactions légères à des réactions graves, voire mortelles. Mais qu'est-ce qu'une allergie alimentaire et en quoi diffère-t-elle d'une intolérance ? Si vous vous êtes déjà demandé pourquoi certaines personnes doivent faire autant attention à ce qu'elles mangent - ou si vous pensez souffrir vous-même d'une allergie alimentaire - cet article vous explique tout. Des symptômes aux déclencheurs en passant par les tests et les traitements, nous aborderons tout ce que vous devez savoir pour rester informé et en sécurité.
Quelle est la différence entre une allergie et une intolérance alimentaire ?
Une allergie alimentaire survient lorsqu'un allergène (une protéine contenue dans un aliment qui, chez la majorité des personnes, ne provoque pas de réaction indésirable) déclenche une chaîne de réactions impliquant le système immunitaire1.
Les intolérances alimentaires, en revanche, n'impliquent pas le système immunitaire et sont généralement moins graves que la plupart des réactions allergiques. Elles peuvent être dues :
- à une déficience enzymatique, par exemple en lactase (l'enzyme nécessaire à la digestion du lactose, le sucre du lait) qui peut être produite en faible quantité ou pas du tout par les personnes intolérantes au lactose ;
- à des facteurs pharmacologiques (par exemple à des amines comme l'histamine ou à d'autres composés comme la caféine), l'organisme ayant du mal à métaboliser des composés spécifiques présents dans des aliments qui en contiennent de grandes quantités ;
- ou dans certains cas, le mécanisme n'est pas défini2.
Qu'est-ce qu'une réaction allergique ?
Une réaction allergique est la réponse du système immunitaire à des substances normalement inoffensives (appelées allergènes), telles que les pollens, les aliments ou les acariens.
Lorsque le système immunitaire rencontre ces substances pour la première fois, il produit un grand nombre d'anticorps, appelés IgE, qui se fixent à la surface des mastocytes, un type de cellule immunitaire que l'on trouve dans tous les tissus de l'organisme, et en particulier dans la peau, les poumons et le tube digestif. C'est ce que l'on appelle la sensibilisation.
La prochaine fois que l'organisme rencontrera cet allergène particulier, les anticorps IgE à la surface des mastocytes seront activés, ce qui entraînera la libération de substances chimiques telles que l'histamine, à l'origine des symptômes allergiques1.
Quels sont les symptômes ?
Les symptômes allergiques peuvent être légers (provoquant une gêne) comme ils peuvent mettre la vie en danger. Les symptômes les plus courants touchent le visage, la peau, le système respiratoire et l'intestin. Les symptômes affectant le visage ou la peau comprennent un écoulement nasal ou des démangeaisons, une sécheresse de la bouche, des démangeaisons oculaires, des éternuements ou une éruption cutanée (peau rouge qui démange ou urticaire). Dans la trachée et les poumons, les allergies peuvent provoquer une respiration sifflante et un essoufflement, et dans l'intestin, des symptômes tels qu'une gêne abdominale, des nausées, des vomissements voire des diarrhées1.
Une réaction allergique grave est connue sous le nom d'anaphylaxie et peut mettre la vie en danger. L'anaphylaxie provoque une fermeture de la gorge et des difficultés respiratoires. Elle peut également entraîner une chute de la tension artérielle, des douleurs abdominales, des vomissements et une perte de conscience. Les personnes souffrant d'anaphylaxie doivent être traitées immédiatement3.
Quelle est la fréquence des allergies alimentaires ?
La prévalence des allergies alimentaires varie en fonction de l'âge. Chez les enfants, 9,3% de la population souffre d'une allergie alimentaire, chiffre qui diminue à environ 5% à l'âge adulte4. Cette diminution s'explique par le fait que certains enfants perdent leurs allergies, en particulier au lait, aux œufs, au blé et au soja, au fur et à mesure que leur système immunitaire se développe. En revanche, les allergies aux arachides, aux fruits à coque, aux poissons et aux crustacés sont plus susceptibles de persister à l'âge adulte5.
Il convient également de noter que le pourcentage de personnes qui pensent être allergiques (c'est-à-dire l'autodiagnostic) est plus élevé que le pourcentage de personnes effectivement diagnostiquées par des professionnels de la santé. Cet écart souligne la nécessité d'un diagnostic précis pour éviter que les gens ne restreignent inutilement leur régime alimentaire et pour garantir des données de prévalence fiables.
Quels sont les aliments les plus fréquemment à l'origine d'allergies ?
Bien que de nombreux aliments ou groupes d'aliments puissent déclencher une réaction allergique, 14 d'entre eux ont été identifiés comme les causes les plus courantes, ou les plus graves, d'allergies alimentaires dans l'UE. Ces 14 allergènes les plus courants sont :6
- Céleri
- Gluten
- Crustacés
- Œuf
- Poisson
- Lupin
- Lait
- Mollusques
- Moutarde
- Cacahuète
- Graines de sésame
- Soja
- Dioxyde de soufre/sulfites
- Fruits à coque
Est-il possible de développer ou de perdre une allergie au cours de sa vie ?
La plupart des allergies apparaissent pendant l'enfance ou l'adolescence, mais il est possible de développer une allergie à n'importe quel moment de la vie. Les allergies de l'enfance peuvent disparaître plus tard dans la vie, ce qui n'est pas le cas des allergies tardives. Les réactions allergiques légères peuvent s'aggraver avec le temps, c'est pourquoi il est important de consulter un médecin, même en cas de réactions légères.6
Une personne allergique présente-t-elle toujours les mêmes symptômes ?
Une personne allergique ne présentera pas toujours les mêmes symptômes à différentes occasions. Il existe une série de facteurs (concernant l'aliment ou la personne) qui peuvent jouer sur la sévérité de la réaction à une occasion donnée. Ces facteurs sont les suivants :1
- La façon dont l'aliment a été transformé (frit, cuit, bouilli, etc.)
- La variabilité des aliments (maturité, saison, etc.)
- Le sommeil
- Le stade du cycle menstruel
- Des facteurs psychologiques
- L’activité physique
- Une exposition cumulative (croisée) à plusieurs allergènes
- Le stress
- Une infection (ou une inflammation) pré-existante
- La consommation d'alcool
- La consummation de médicaments
- La météo et le climat saisonnier d’une région
Ces facteurs peuvent influer sur la quantité d'allergène nécessaire pour provoquer une réaction chez un individu à différentes occasions. Par exemple, une personne très stressée ou qui boit de l'alcool peut voir ses symptômes s'aggraver après une exposition à un allergène par rapport à une période de calme et de sobriété.
Comment puis-je savoir si je souffre d'une allergie ?
Les médecins utilisent trois méthodes principales pour diagnostiquer les allergies : les tests sanguins, les tests alimentaires ou les tests d'éviction7.
- Les tests sanguins se présentent souvent sous la forme de tests cutanés, qui consistent à piquer la peau avec une goutte contenant l'allergène pour voir si des anticorps IgE sont produits (ce qui indique une réaction allergique). D'autres tests sanguins mesurent les niveaux d'anticorps IgE spécifiques à des allergènes suspectés ou connus.
- Les tests de provocation alimentaire consistent à faire manger au patient des aliments soupçonnés d'être allergènes, en quantités progressivement croissantes, pour voir si des symptômes allergiques se manifestent. Ces tests sont toujours effectués dans des conditions contrôlées. Parfois, ces tests prennent la forme de tests de provocation alimentaire en double aveuglecontrôlés par placebo (DBPCFC). Dans ce cas, ni le sujet ni l'investigateur ne savent si l'aliment contient l'allergène étudié.
- Lors d'un test d’éviction, les aliments suspectés sont retirés du régime alimentaire. Si les symptômes allergiques disparaissent, les aliments suspects sont progressivement réintroduits dans le régime alimentaire, en très petites quantités, tandis que la personne est étroitement surveillée pour détecter d'éventuels symptômes. Une fois que tous les aliments suspectés ont été vérifiés, les aliments qui posent problème peuvent être évités.
Peut-on guérir d'une allergie alimentaire ?
Il n'existe actuellement aucun traitement pour les allergies alimentaires. L'affection doit être gérée en évitant soigneusement l'aliment contenant l'allergène. Cependant, des recherches sont en cours pour tenter de prévenir la phase initiale de sensibilisation dans une réaction allergique.
Par exemple, pour minimiser le risque d'allergie à l'arachide, les lignes directrices recommandent d'introduire les arachides dès le début de l'introduction des aliments solides dans le cadre de la diversification alimentaire.9,10
- Si votre enfant souffre d'eczéma sévère, d'allergie à l'œuf ou des deux (conditions qui augmentent le risque d'allergie à l'arachide), introduisez les arachides dès l'âge de 4 à 6 mois.
- Si votre enfant souffre d'un eczéma léger à modéré, il est recommandé de l'introduire vers l'âge de 6 mois. Donnez-lui des cacahuètes écrasées, moulues ou essayez un beurre de noix lisse pour réduire le risque d'étouffement.
- La quantité de protéines d'arachide à consommer par semaine doit être d'environ 6 à 7 grammes répartis sur 3 repas ou plus. Un repas (2 g de protéines d'arachide) correspond, par exemple, à 9-10 g ou 2 cuillères à café de beurre d'arachide ou 8 g ou 10 arachides entières (2 ½ cuillères à café d'arachides broyées).10
Les lignes directrices recommandent également d'introduire des œufs bien cuits, mais pas d'œufs crus (même pasteurisés), dans l'alimentation complémentaire afin de minimiser le risque d'allergie.9Introduisez environ 2 g de protéines d'œuf (environ 1/3 d'un œuf) par semaine dans l'alimentation de votre nourrisson, à partir de 4 à 6 mois de vie. Il est toujours préférable de consulter votre médecin généraliste ou un spécialiste des allergies avant d'introduire des arachides ou des œufs dans l'alimentation des nourrissons.
Comment les allergies alimentaires sont-elles traitées ?
Les allergies alimentaires sont gérées principalement en évitant l'aliment allergène, ce qui nécessite une lecture attentive des étiquettes des ingrédients. Si vous avez accidentellement consommé un aliment contenant un allergène, les réactions légères peuvent être traitées par des antihistaminiques, tandis que les réactions graves, telles que l'anaphylaxie, nécessitent une injection d'épinéphrine et des soins médicaux d'urgence. L'épinéphrine est une hormone qui agit sur le corps de plusieurs manières. Elle détend les muscles des poumons, ce qui facilite la respiration, elle resserre les vaisseaux sanguins pour contrer la chute dangereuse de la pression artérielle et elle diminue l'inflammation, empêchant la gorge de se refermer. L'injection se fait généralement dans le muscle de la cuisse et ses effets se font sentir en quelques minutes. Après l'utilisation de l'épinéphrine, des soins médicaux d'urgence sont toujours nécessaires8.
Certains traitements plus récents, comme l'immunothérapie, visent à désensibiliser progressivement les personnes allergiques en les exposant à de petites quantités contrôlées de l'allergène. Toutefois, ces traitements ne doivent être pratiqués que sous contrôle médical1.
Si vous avez une allergie alimentaire :8
- Lisez attentivement les étiquettes des ingrédients, même pour les produits familiers, car les formulations peuvent changer. Pour les aliments qui ne sont pas préemballés ou les aliments préparés sur place (par exemple, dans un café ou un restaurant), le personnel est tenu par la loi de fournir des informations sur les allergènes éventuels.
- Soyez prudent lorsque vous mangez au restaurant en interrogeant le personnel sur les allergènes potentiels présents dans les plats et sur les risques de contamination croisée dans la cuisine.
- Évitez la contamination croisée en utilisant des ustensiles de cuisine et des récipients distincts pour les aliments sans allergènes.
- Informer la famille, les amis et les soignants des allergies spécifiques et des procédures d'intervention en cas d'urgence.
- Emporter des médicaments d'urgence (comme un auto-injecteur d'épinéphrine) s'ils ont été prescrits par un médecin.
- Préparez-vous à l'avance lorsque vous voyagez ou assistez à des événements, par exemple en prenant vous-même des en-cas ou des repas sûrs ou en vous renseignant à l'avance sur les restaurants ou les options alimentaires afin de trouver des choix adaptés aux allergies.
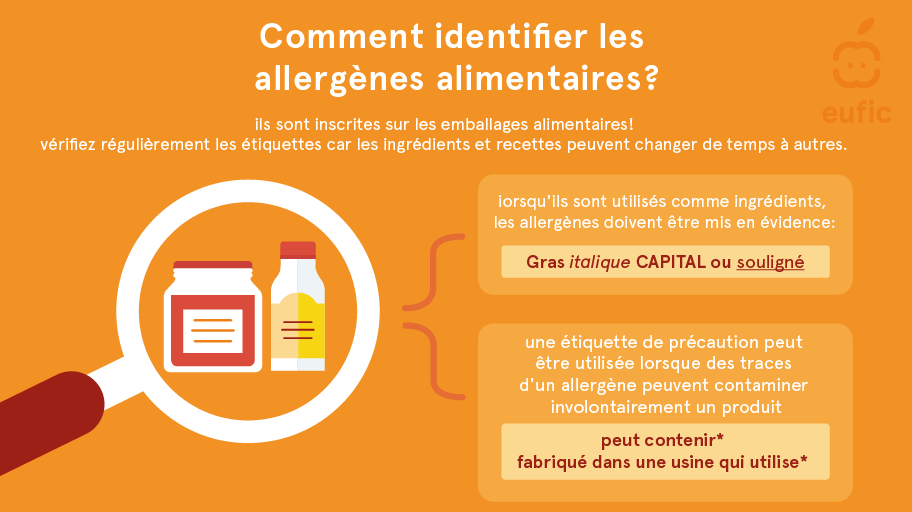
Comment savoir si un aliment contient un allergène ?
Pour avertir les consommateurs de la présence d'allergènes dans les produits alimentaires, les entreprises alimentaires utilisent des étiquettes d'allergènes. Il existe deux types d'étiquetage des allergènes : l'étiquetage obligatoire et l'étiquetage de précaution.1
Étiquettes obligatoires : Une étiquette obligatoire pour avertir les consommateurs de la présence d'ingrédients allergènes. En vertu de la législation européenne, les quatorze allergènes énumérés ci-dessus doivent être déclarés sur l'étiquette de la denrée alimentaire s'ils sont utilisés en tant qu'ingrédients (y compris ceux qui sont transférés dans les auxiliaires technologiques, les additifs et les solvants).
Étiquettes de précaution : Si un allergène prioritaire n'est pas utilisé comme ingrédient, mais qu'il est possible qu'il soit présent (par contamination croisée), les entreprises alimentaires choisissent souvent d'utiliser un étiquetage de précaution volontaire, par exemple "peut contenir X" ou "créé dans une usine qui manipule X".

Quels sont les problèmes posés par le système d'étiquetage actuel ?
L'étiquetage allergénique de précaution (EAP) n'est pas légalement réglementé dans l'UE, ce qui signifie que son utilisation est entièrement volontaire et varie d'un fabricant à l'autre. Il peut donc être difficile pour les consommateurs allergiques d'évaluer le risque réel que présente un produit.1,2
Grâce à l'amélioration des méthodes de test, les fabricants de produits alimentaires peuvent désormais détecter des allergènes en quantités de plus en plus infimes. Pour éviter d'engager leur responsabilité, de nombreuses entreprises appliquent les EAP de manière générale, même lorsque le risque réel de contamination croisée est minime. Cela conduit parfois à une utilisation excessive des avertissements de précaution, limitant considérablement le choix des aliments pour les consommateurs allergiques. Alors que certaines personnes allergiques peuvent tolérer des quantités infimes d'allergènes dans les aliments, chez d'autres, ces quantités peuvent provoquer une réaction allergique (grave).
Un autre défi toxicologique actuel est l'absence de seuils clairs pour les allergènes, c'est-à-dire la quantité minimale d'un allergène dans un aliment susceptible de déclencher une réaction chez les personnes sensibles. À l'heure actuelle, il n'existe aucune norme dans l'UE pour déterminer quand une déclaration EAP doit être utilisée. Pour remédier à ce problème, des experts travaillent à l'établissement de doses seuils fondées sur des données scientifiques. Des discussions sont également en cours au sein de l'UE en vue d'harmoniser les règles relatives aux mentions d'avertissement afin de garantir que les mentions d'avertissement relatives aux allergènes fournissent une communication claire et fondée sur des preuves en matière de risques, et ne se limitent pas à une précaution générale.
Quels sont les travaux en cours en Europe concernant l'étiquetage de précaution ?
Des efforts sont en cours en Europe pour établir un "niveau seuil" pour différents allergènes. Ce seuil correspond à la plus petite quantité d'un allergène qui n'est pas susceptible de déclencher une réaction chez la plupart des personnes allergiques. Ces limites scientifiquement déterminées et fondées sur le risque pourraient contribuer à créer une approche plus cohérente de l’EAP. Dans le cadre de ce système, les mentions d'étiquetage préventif des allergènes ne seraient requises que sur les aliments susceptibles de contenir des allergènes à un niveau égal ou supérieur au seuil, tandis que les produits dont le niveau de contamination est inférieur à ce seuil seraient exemptés de ces avertissements.1,3
Cette approche serait bénéfique à la fois pour les fabricants de produits alimentaires et pour les personnes souffrant d'allergies alimentaires. Pour les fabricants, elle fournirait des indications claires sur les cas où une mention EAP est nécessaire, réduisant ainsi les avertissements de précaution inutiles. Pour les consommateurs, cela signifierait qu'il y aurait moins d'étiquettes trop prudentes, ce qui faciliterait l'identification des aliments qui présentent un risque réel et élargirait les choix d'aliments sûrs. En fin de compte, l'objectif est de faire en sorte que la mention EAP soit fondée sur une évaluation scientifique des risques plutôt que sur une précaution générale, afin d'améliorer la sécurité et la clarté de l'étiquetage des allergènes dans toute l'Europe.
Conclusion
Vivre avec une allergie alimentaire peut s'avérer difficile, mais avec les connaissances et les précautions adéquates, c'est tout à fait gérable. Bien qu'il n'y ait pas encore de remède, la science progresse dans la recherche sur les allergies et une législation plus claire sur l'étiquetage des aliments - tant dans le commerce de détail que dans le secteur de l'hôtellerie et de la restauration - aide les gens à faire des choix plus sûrs. Comprendre la différence entre les allergies et les intolérances alimentaires, reconnaître les symptômes et prendre les précautions qui s'imposent sont des étapes essentielles d'une gestion efficace de la maladie.
Pour en savoir plus sur les allergènes alimentaires les plus courants et les aliments qui les contiennent.
Les références
- Allergy UK. (2025). What is an allergy? Access 26 March 2025.
- Allergy UK. (2025). Food intolerance. Accessed 26 March 2025.
- Allergy UK. (2025). Anaphylaxis and severe allergic reactions. Accessed 26 March 2025.
- Spolidoro G, et al., (2023). Frequency of food allergy in Europe: an updated systematic review and meta‐analysis. Allergy, 78(2), 351-368.
- Allergy UK. (2025). Top 14 food allergens. Accessed 26 March 2025.
- EFSA NDA Panel (EFSA Panel on Dietetic Products, Nutrition and Allergies), 2014. Scientific Opinion on the evaluation of allergenic foods and food ingredients for labelling purposes. EFSA Journal 2014; 12(11):3894, 286 pp.
- Allergy UK. (2025). Food allergy testing and diagnosing. Accessed 26 March 2025.
- Allergy UK. (2025). Food allergy. Accessed 26 March 2025.
- Halken S, et al. (2021). EAACI guideline: Preventing the development of food allergy in infants and young children (2020 update). Pediatric Allergy and Immunology, 32(5), 843-858.
- Togias A, et al. (2017). Addendum guidelines for the prevention of peanut allergy in the United States: report of the National Institute of Allergy and Infectious Diseases–sponsored expert panel. World Allergy Organization Journal, 10, 1-18.
- European Parliament and Council. (2011). Regulation (EU) No 1169/2011 of the European Parliament and of the Council of 25 October 2011 on the provision of food information to consumers, amending Regulations (EC) No 1924/2006 and (EC) No 1925/2006 of the
- FAO & WHO. 2023. Risk assessment of food allergens – Part 3: Review and establish precautionary labelling in foods of the priority allergens, Meeting report. Food Safety and Quality Series No. 16. Rome.
- ILSI Europe. (2025). Food allergy. Accessed 26 March 2025.